Osocze bogatopłytkowe (PRP) jest szeroko stosowane w ortopedii, jednak nadal toczy się ostra dyskusja.Dlatego niemiecka „Grupa Robocza ds. Regeneracji Tkanek Klinicznych” Niemieckiego Towarzystwa Ortopedii i Urazów przeprowadziła ankietę, aby osiągnąć konsensus co do obecnego potencjału terapeutycznego PRP.
Terapeutyczne zastosowania PRP są uważane za przydatne (89%) i mogą mieć większe znaczenie w przyszłości (90%).Najczęstszymi wskazaniami są choroba ścięgien (77%), choroba zwyrodnieniowa stawów (OA) (68%), uszkodzenie mięśni (57%) i uszkodzenie chrząstki (51%).Konsensus osiągnięto w oświadczeniu z 16/31.Zastosowanie PRP we wczesnej chorobie zwyrodnieniowej stawu kolanowego (Kellgren Lawrence II) uważa się za potencjalnie przydatne, a także w ostrych i przewlekłych chorobach ścięgien.W przypadku zmian przewlekłych (chrząstki, ścięgna) bardziej wskazane jest wielokrotne wstrzyknięcie (2-4) niż pojedyncze wstrzyknięcie.Jednakże nie ma wystarczających danych na temat odstępu czasu pomiędzy wstrzyknięciami.Zdecydowanie zaleca się standaryzację przygotowania, stosowania, częstotliwości i określenia wskazań do PRP.
Osocze bogatopłytkowe (PRP) jest szeroko stosowane w medycynie regeneracyjnej, zwłaszcza w ortopedycznej medycynie sportowej.Podstawowe badania naukowe wykazały, że PRP ma wiele pozytywnych efektów na wiele komórek układu mięśniowo-szkieletowego, takich jak chondrocyty, komórki ścięgien czy komórki mięśniowe, zarówno in vitro, jak i in vivo.Jednakże jakość istniejącej literatury, obejmującej nauki podstawowe i badania kliniczne, jest nadal ograniczona.Dlatego w badaniach klinicznych efekt nie jest tak dobry, jak podstawowe badania naukowe.
Istnieje wiele możliwych przyczyn.Po pierwsze, istnieje wiele metod przygotowania (obecnie ponad 25 różnych dostępnych na rynku systemów) w celu uzyskania płytek krwi czynników wzrostu, ale końcowy produkt PRP składa się z ich heterogenicznego składu i żmudnych wysiłków.Na przykład różne metody przygotowania PRP wykazują różny wpływ na chondrocyty stawowe.Ponadto, ponieważ nie w każdym badaniu opisano podstawowe parametry, takie jak skład krwi (krwinki czerwone, krwinki białe i płytki krwi), pilnie potrzebne jest ujednolicone raportowanie tych czynników.Końcowy produkt PRP również charakteryzuje się znaczącymi różnicami indywidualnymi.Problem komplikuje fakt, że dawkowanie, czas i ilość zastosowań PRP nie zostały ustandaryzowane i nie zostały w pełni zbadane w podstawowych badaniach naukowych.W tym względzie oczywiste jest zapotrzebowanie na standaryzowane preparaty płytkowego czynnika wzrostu, które umożliwią standaryzowane podstawowe badania naukowe wpływu różnych parametrów, takich jak skład PRP, objętość wstrzykiwanego PRP i czas wstrzykiwania.Ponadto stosowanie klasyfikacji w celu lepszego opisu stosowanych produktów PRP powinno być obowiązkowe.Niektórzy autorzy proponują różne systemy klasyfikacji, w tym Mishra (liczba płytek krwi, obecność białych krwinek, aktywacja) i Dohan Ellenfest (liczba płytek krwi, liczba białych krwinek, obecność fibrynogenu), Delong (liczba późnych płytek P, aktywacja paznokci, w ^ Liczba krwinek Haide’a; klasyfikacja PAW) i Mautnera (liczba płytek krwi, obecność dużych eukocytów, obecność krwinek znakowanych R i aktywacja paznokci; klasyfikacja PLRA). Magalon i in.Proponowana klasyfikacja DEPA obejmuje wstrzyknięcie OSE płytek krwi, wydajność produkcji, bezpieczeństwo PRP i jego aktywację.Harrisona i in.Opublikowano inny kompleksowy system klasyfikacji, obejmujący stosowane metody aktywacji, całkowitą zastosowaną objętość, częstość podawania i aktywowane podkategorie, stężenie i techniki przygotowania płytek krwi, jak również ogólną średnią liczbę i zakres (niski wysoki) liczby białych krwinek (neutrofili, limfocytów i monocyty) dla płytek krwi, czerwonych krwinek i klasyfikacji.Najnowsza klasyfikacja pochodzi od Kona i in.W oparciu o konsensus ekspertów najważniejsze czynniki opisano jako skład płytek krwi (stężenie płytek krwi i stosunek stężeń), czystość (obecność czerwonych krwinek/białych krwinek) i aktywację (endogenne/egzogenne, dodatek wapnia).
Szeroko dyskutowano nad wykorzystaniem wielu wskaźników PRP, m.in. faktem, że leczenie chorób ścięgien zostało opisane w badaniach klinicznych dotyczących różnych lokalizacji [z jednoczesnymi wynikami pozytywnymi i negatywnymi].Dlatego często niemożliwe jest uzyskanie rozstrzygających dowodów z literatury.Utrudnia to również uwzględnienie terapii PRP w różnych wytycznych.Ze względu na wiele nierozwiązanych kwestii związanych ze stosowaniem PRP, podstawową zasadą tego artykułu jest przedstawienie poglądów ekspertów z niemieckiej „Grupy Roboczej ds. Regeneracji Tkanek Klinicznych” Niemieckiego Towarzystwa Ortopedii i Traumy (DGOU) na temat stosowania i przyszłości z PRP.
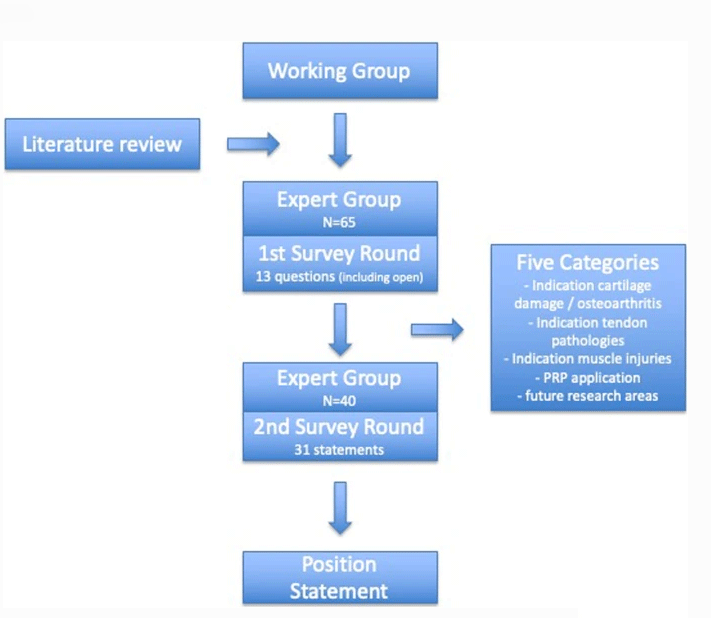
metoda
Niemiecka „Grupa Robocza ds. Regeneracji Tkanek Klinicznych” składa się z 95 członków, z których każdy specjalizuje się w chirurgii ortopedycznej i regeneracji tkanek (wszyscy lekarze lub lekarze, nie fizjoterapeuci ani naukowcy zajmujący się ćwiczeniami fizycznymi).Za promocję śledztwa odpowiedzialna jest grupa robocza składająca się z 5 osób (recenzja ślepa).Po dokonaniu przeglądu istniejącej literatury grupa robocza przygotowała potencjalne informacje, które można uwzględnić w pierwszej turze badania.Pierwsza ankieta została przeprowadzona w kwietniu 2018 roku i obejmowała 13 pytań oraz ogólne aspekty stosowania PRP, w tym pytania zamknięte i otwarte, a także zachęcała ekspertów do proponowania dalszych projektów lub modyfikacji.Na podstawie tych odpowiedzi opracowano i przeprowadzono drugą rundę badania w listopadzie 2018 r., obejmującą łącznie 31 pytań zamkniętych w 5 różnych kategoriach: wskazania w przypadku uszkodzenia chrząstki i choroby zwyrodnieniowej stawów (OA), wskazania w przypadku patologii ścięgien, wskazania w przypadku uszkodzenia mięśni , zastosowanie PRP i przyszłe obszary badań.
Za pomocą ankiety internetowej (Survey Monkey, USA) osiągnięto porozumienie umożliwiające respondentom ocenę, czy projekt powinien zostać objęty minimalnymi wymogami dotyczącymi raportowania, oraz udostępnienie pięciu możliwych skal odpowiedzi w serwisie Likert: „Zdecydowanie się zgadzam”;Zgadzać się;Ani się zgadzać, ani sprzeciwiać;Nie zgadzam się lub zdecydowanie się nie zgadzam.Badanie zostało przeprowadzone pilotażowo przez trzech ekspertów w zakresie wiarygodności twarzy, zrozumienia i akceptowalności, a wyniki zostały nieznacznie zmodyfikowane.W pierwszej turze wzięło udział łącznie 65 ekspertów, zaś w drugiej – 40 ekspertów.W przypadku drugiej rundy konsensusu definicja aprioryczna stwierdza, że jeśli ponad 75% respondentów zgodzi się, projekt zostanie uwzględniony w ostatecznym dokumencie konsensusowym, a mniej niż 20% respondentów nie zgodzi się.75% uczestników zgadza się, że jest to najczęściej określana decyzja konsensusowa, która została wykorzystana w naszym badaniu.
Wynik
W pierwszej turze 89% osób odpowiedziało, że stosowanie PRP jest przydatne, a 90% osób uważa, że PRP będzie w przyszłości ważniejsze.Większość członków jest zaznajomiona z naukami podstawowymi i badaniami klinicznymi, ale tylko 58% członków używa PRP w swojej codziennej praktyce.Najczęstszymi powodami niestosowania PRP jest brak odpowiedniego środowiska, jakim są szpitale uniwersyteckie (41%), drogie (19%), czasochłonne (19%) lub niewystarczające dowody naukowe (33%).Najczęstszymi wskazaniami do stosowania PRP są choroby ścięgien (77%), OA (68%), uszkodzenie mięśni (57%) i uszkodzenie chrząstki (51%), co stanowi podstawę do drugiej tury badań.Wskazanie do śródoperacyjnego stosowania PRP pojawia się w przypadku naprawy 18% chrząstki i 32% naprawy ścięgien.Inne wskazania występują u 14%.Tylko 9% osób stwierdziło, że PRP nie ma zastosowania klinicznego.Zastrzyk PRP czasami stosuje się w połączeniu z kwasem hialuronowym (11%).Oprócz PRP eksperci wstrzyknęli także środki znieczulające miejscowo (65%), kortyzon (72%), kwas hialuronowy (84%) i Traumel/Zeel (28%).Ponadto eksperci w zdecydowanej większości stwierdzili potrzebę większej liczby badań klinicznych nad zastosowaniem PRP (76%) oraz potrzebę lepszej standaryzacji (preparat 70%, wskazania 56%, czas 53%, częstotliwość iniekcji 53%).Szczegółowe informacje na temat pierwszej rundy znajdują się w załączniku.Eksperci w przeważającej większości stwierdzili, że potrzebne są dalsze badania kliniczne dotyczące stosowania PRP (76%) i należy osiągnąć lepszą standaryzację (preparat 70%, wskazania 56%, czas 53%, częstotliwość iniekcji 53%).Szczegółowe informacje na temat pierwszej rundy znajdują się w załączniku.Eksperci w przeważającej większości stwierdzili, że potrzebne są dalsze badania kliniczne dotyczące stosowania PRP (76%) i należy osiągnąć lepszą standaryzację (preparat 70%, wskazania 56%, czas 53%, częstotliwość iniekcji 53%).
Na podstawie tych odpowiedzi druga runda skupia się bardziej na temacie cieszącym się największym zainteresowaniem.Konsensus osiągnięto w oświadczeniu z 16/31.Wskazuje także obszary, w których konsensus jest mniejszy, zwłaszcza w zakresie wskazań.Ludzie ogólnie zgadzają się (92%), że istnieją znaczące różnice w różnych wskazaniach do stosowania PRP (takich jak choroba zwyrodnieniowa stawów, choroba ścięgien, uszkodzenie mięśni itp.).
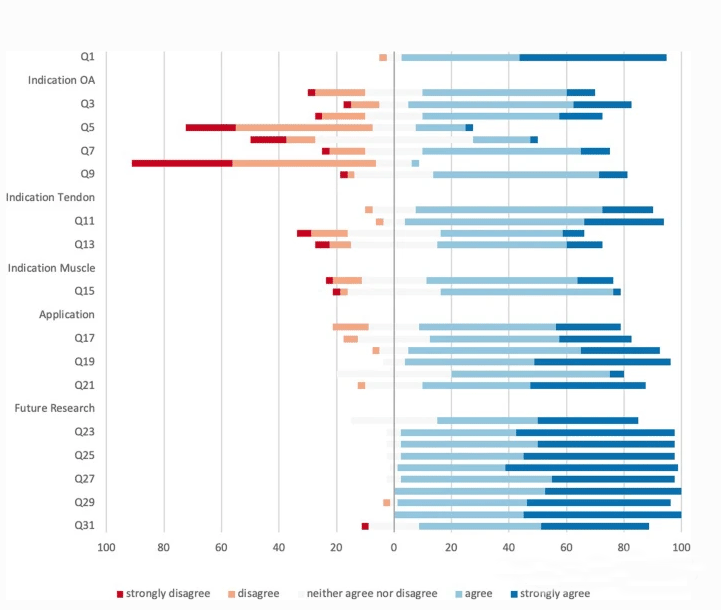
[Skumulowany ukośny wykres słupkowy przedstawia podział uzgodnionego poziomu w drugiej rundzie badania (31 pytań (Q1 - Q31)), co dobrze pokazuje obszary sporu.
Pasek po lewej stronie osi Y oznacza brak zgody, natomiast pasek po prawej stronie oznacza zgodę.Najwięcej nieporozumień pojawia się w zakresie wskazań.]
Wskazania przy urazach chrząstki i chorobie zwyrodnieniowej stawów
Istnieje ogólna zgoda (77,5%) co do tego, że PRP można stosować we wczesnej chorobie zwyrodnieniowej stawu kolanowego [Kellgren Lawrence (KL) poziom II].W przypadku mniej poważnych uszkodzeń chrząstki (poziom KL I) i cięższych stadiów (poziom KL III i IV) nie ma jeszcze konsensusu co do stosowania PRP podczas lub po operacji regeneracji chrząstki, chociaż 67,5% ekspertów uważa, że jest to obiecująca dziedzina .
Wskazania w przypadku uszkodzeń ścięgien
W ankiecie eksperci reprezentowali zdecydowaną większość (82,5% i 80%), że stosowanie PRP jest przydatne w ostrych i przewlekłych chorobach ścięgien.W przypadku naprawy stożka rotatorów 50% ekspertów uważa, że śródoperacyjne zastosowanie PRP może być przydatne, natomiast 17,5% ekspertów jest przeciwnego zdania.Podobna liczba ekspertów (57,5%) uważa, że PRP odgrywa pozytywną rolę w leczeniu pooperacyjnym po naprawie ścięgna.
Wskazanie na uszkodzenie mięśni
Nie osiągnięto jednak konsensusu w sprawie stosowania PRP w leczeniu ostrego lub przewlekłego uszkodzenia mięśni (ponad 75% konsensusu).
Praktyczne aspekty stosowania PRP
Można zgodzić się z trzema stwierdzeniami:
(1) Zmiany przewlekłe wymagają więcej niż jednego wstrzyknięcia PRP
(2) Niewystarczające informacje na temat optymalnego odstępu czasu pomiędzy wstrzyknięciami (nie znaleziono konsensusu w sprawie odstępów tygodniowych)
(3) Zmienność różnych preparatów PRP może odgrywać ważną rolę w ich działaniu biologicznym
Przyszłe obszary badawcze
Produkcja PRP musi być lepiej wystandaryzowana (konsystencja 95%) i jej zastosowanie kliniczne (takie jak częstotliwość iniekcji, czas stosowania, wskazania kliniczne).Nawet w obszarach takich jak leczenie OA, w przypadku których istnieją podobno dobre dane kliniczne, eksperci uważają, że nadal istnieje ogromne zapotrzebowanie na bardziej podstawowe badania naukowe i kliniczne.Dotyczy to również innych wskazań.
Omówić
Wyniki badań wskazują, że nadal toczy się powszechna debata na temat zastosowania PRP w ortopedii, nawet w krajowych grupach eksperckich.Spośród 31 przemówień tylko w 16 osiągnięto wspólny konsensus.Istnieje największy konsensus w dziedzinie przyszłych badań, wskazujący na silną potrzebę generowania rozszerzonych dowodów poprzez prowadzenie wielu różnych przyszłych badań.W tym kontekście krytyczna ocena dostępnych dowodów przez eksperckie grupy robocze jest sposobem na poszerzenie wiedzy medycznej.
Wskazania w przypadku choroby zwyrodnieniowej stawów i uszkodzeń chrząstki
Według aktualnej literatury PRP może być odpowiedni w przypadku wczesnej i umiarkowanej choroby zwyrodnieniowej stawów.Najnowsze dowody sugerują, że dostawowe wstrzyknięcie PRP może złagodzić objawy u pacjenta niezależnie od stopnia uszkodzenia chrząstki, jednak zazwyczaj brakuje dobrej analizy podgrup opartej na klasyfikacji Kellgrena i Lawrence’a.W związku z tym, ze względu na niewystarczającą ilość dostępnych danych, eksperci obecnie nie zalecają stosowania PRP w przypadku KL poziomu 4. PRP ma również potencjał poprawy funkcji stawu kolanowego, prawdopodobnie poprzez zmniejszenie reakcji zapalnych i spowolnienie procesu przebudowy zwyrodnieniowej chrząstki stawowej.PRP zazwyczaj osiąga lepsze wyniki u mężczyzn, młodych pacjentów z niższym poziomem uszkodzeń chrząstki i niższym wskaźnikiem masy ciała (BMI).
Przy interpretacji opublikowanych danych klinicznych kluczowym parametrem wydaje się skład PRP.Ze względu na wykazany cytotoksyczny wpływ osocza bogatego w białe krwinki na komórki błony maziowej in vitro, LP-PRP zalecany jest głównie do stosowania dostawowego.W niedawnym podstawowym badaniu naukowym na mysim modelu po meniscektomii porównano wpływ ubogich białych krwinek (LP) i bogatych w białe krwinki (LR) PRP na rozwój choroby zwyrodnieniowej stawów.LP-PRP wykazało lepszą skuteczność w zachowaniu objętości chrząstki w porównaniu z LR-PRP.Niedawna metaanaliza randomizowanych, kontrolowanych badań wykazała, że PRP daje lepsze wyniki w porównaniu z kwasem hialuronowym (HA), a analiza podgrup wykazała, że LP-PRP daje lepsze wyniki niż LR-PRP.Jednakże nie było bezpośredniego porównania pomiędzy LR i LP-PRP, co spowodowało konieczność dalszych badań.Tak naprawdę największe badanie porównujące LR-PRP z HA pokazuje, że LR-PRP nie ma żadnych skutków ubocznych.Ponadto badanie kliniczne porównujące LR-PRP i LP-PRP bezpośrednio nie wykazało żadnych różnic klinicznych w wynikach po 12 miesiącach.LR-PRP zawiera więcej cząsteczek prozapalnych i wyższe stężenia czynników wzrostu, ale zawiera także wyższe stężenia cytokin przeciwzapalnych, takich jak antagoniści receptora interleukiny-1 (IL1-Ra).W ostatnich badaniach opisano proces „regeneracji zapalnej” białych krwinek wydzielających cytokiny prozapalne i przeciwzapalne, wykazując pozytywny wpływ na regenerację tkanek.Konieczne są dodatkowe badania kliniczne z prospektywnym, randomizowanym planem, aby określić optymalny skład preparatu lub preparatu PRP oraz idealny protokół stosowania w chorobie zwyrodnieniowej stawów.
Dlatego niektórzy sugerują, że HA i PRP mogą być lepszymi metodami leczenia pacjentów z łagodną chorobą zwyrodnieniową stawów i niskim BMI.Ostatnie systematyczne oceny wykazały, że PRP ma lepszy efekt terapeutyczny w porównaniu z HA.Jednakże jednomyślnie zaproponowane punkty otwarte obejmują potrzebę standaryzowanego przygotowania PRP, dawki stosowania oraz potrzebę dalszych randomizowanych badań klinicznych z wysoką jakością wody.Dlatego obecnie oficjalne zalecenia i wytyczne często nie są jednoznaczne w popieraniu lub przeciwstawianiu się stosowaniu choroby zwyrodnieniowej stawu kolanowego.Podsumowując, w oparciu o aktualne dowody różne schematy przygotowania ograniczają dużą zmienność metodologiczną, a PRP może prowadzić do złagodzenia bólu w łagodnej do umiarkowanej OA.Grupa ekspertów nie zaleca stosowania PRP w ciężkich przypadkach OA.Nowsze badania wykazały, że PRP również przyczynia się do efektu placebo, szczególnie w leczeniu choroby zwyrodnieniowej stawów lub bocznego zapalenia nadkłykcia.Zastrzyki PRP mogą stanowić jedynie część ogólnej strategii leczenia mającej na celu rozwiązanie biologicznych problemów związanych z chorobą zwyrodnieniową stawów.Oprócz innych ważnych czynników, takich jak utrata masy ciała, korekcja zwichnięć, trening mięśni i nakolanniki, może pomóc złagodzić ból i przynieść lepsze wyniki pacjentom.
Kolejnym szeroko dyskutowanym obszarem jest rola PRP w chirurgii regeneracyjnej chrząstki.Chociaż podstawowe badania naukowe wykazały pozytywny wpływ na chondrocyty, dowody kliniczne na stosowanie PRP podczas operacji, operacji regeneracji chrząstki lub etapów rehabilitacji są nadal niewystarczające, co odzwierciedla nasze ustalenia.Ponadto optymalny moment rozpoczęcia pooperacyjnego leczenia PRP jest nadal niepewny.Jednak większość ekspertów zgadza się, że PRP może pomóc w promowaniu biologicznej regeneracji chrząstki.Podsumowując, obecne wyniki krytycznej oceny sugerują, że konieczna jest dalsza ocena potencjalnej roli PRP w regeneracyjnej chirurgii chrząstki.
Wskazania w przypadku uszkodzeń ścięgien
Zastosowanie PRP w leczeniu tendinozy jest tematem kontrowersyjnym w literaturze.Przegląd podstawowych badań naukowych wskazuje, że PRP ma pozytywne działanie in vitro (np. zwiększenie proliferacji komórek ścięgien, promowanie efektów anabolicznych, np. zwiększenie produkcji kolagenu) i in vivo (przyspieszenie gojenia ścięgien).W praktyce klinicznej wiele badań wykazało, że leczenie PRP ma zarówno pozytywny, jak i żaden wpływ na różne ostre i przewlekłe choroby ścięgien.Na przykład w niedawnym przeglądzie systematycznym podkreślono kontrowersyjne wyniki stosowania PRP w różnych uszkodzeniach ścięgien, wywierając głównie pozytywny wpływ na uszkodzenia ścięgien bocznych łokcia i uszkodzenia ścięgien rzepki, ale nie na uszkodzenia ścięgna Achillesa i stożka rotatorów.W zdecydowanej większości wyników chirurgicznych RCT nie stwierdzono korzystnych efektów i nadal nie ma jednoznacznych dowodów na jego zachowawcze zastosowanie w chorobach stożka rotatorów.W przypadku zewnętrznego zapalenia nadkłykcia aktualna metaanaliza pokazuje, że kortykosteroidy mają krótkotrwałe pozytywne działanie, ale długoterminowe działanie PRP jest lepsze.W oparciu o aktualne dowody stwierdzono poprawę w przypadku ścięgna rzepki i bocznego łokcia po leczeniu PRP, natomiast ścięgno Achillesa i stożek rotatorów nie wydają się przynosić korzyści ze stosowania PRP.Dlatego też w niedawnym konsensusie Komitetu Nauk Podstawowych ESSKA stwierdzono, że obecnie nie ma konsensusu w sprawie stosowania PRP w leczeniu tendinozy.Pomimo kontrowersji w literaturze, jak wykazały najnowsze badania i systematyczne oceny, PRP odgrywa pozytywną rolę w leczeniu chorób ścięgien, zarówno z podstawowego punktu widzenia naukowego, jak i klinicznego.Zwłaszcza biorąc pod uwagę potencjalne skutki uboczne kortykosteroidów podczas stosowania chorób ścięgien.Wyniki tego badania wskazują, że obecnie w Niemczech panuje pogląd, że PRP można stosować w leczeniu ostrych i przewlekłych chorób ścięgien.
Wskazanie na uszkodzenie mięśni
Bardziej kontrowersyjne jest stosowanie PRP w leczeniu urazów mięśni, które są jednymi z najczęstszych urazów w sporcie zawodowym i powodują około 30% dni spędzonych poza boiskiem.PRP zapewnia możliwość poprawy gojenia biologicznego i przyspieszenia tempa ćwiczeń regeneracyjnych, czemu poświęca się coraz więcej uwagi w ciągu ostatnich kilku lat.Chociaż 57% odpowiedzi udzielonych w pierwszej turze wymieniło uszkodzenie mięśni jako najczęstsze wskazanie do stosowania PRP, nadal brakuje solidnych podstaw naukowych.W kilku badaniach in vitro zaobserwowano potencjalne korzyści stosowania PRP w leczeniu uszkodzeń mięśni.Przyspieszenie aktywności komórek satelitarnych, zwiększenie średnicy regenerowanych włókienek, stymulacja miogenezy i zwiększona aktywność MyoD i miostatyny zostały dobrze przetestowane.Dalsze informacje o Mazoce i in.W PRP-LP zaobserwowano wzrost stężenia czynników wzrostu takich jak HGF, FGF i EGF.Tsai i in.podkreślił te ustalenia.Oprócz udowodnienia zwiększonej ekspresji białek cykliny A2, cykliny B1, cdk2 i PCNA, udowodniono, że żywotność komórek mięśni szkieletowych i proliferacja komórek zwiększają się poprzez przeniesienie komórek z fazy G1 do faz S1 i G2&M.W niedawnym przeglądzie systematycznym podsumowano obecny stan naukowy w następujący sposób: (1) W większości badań leczenie PRP zwiększało proliferację komórek mięśniowych, ekspresję czynników wzrostu (takich jak PDGF-A/B i VEGF), rekrutację białych krwinek i angiogenezę w mięśniach w porównaniu z modelem grupy kontrolnej;(2) Technologia przygotowania PRP jest w dalszym ciągu niespójna w badaniach podstawowej literatury naukowej;(3) Dowody z podstawowych badań naukowych in vitro i in vivo sugerują, że PRP może służyć jako skuteczna metoda leczenia, która może przyspieszyć proces gojenia uszkodzeń mięśni w porównaniu z grupą kontrolną, w oparciu o zaobserwowane efekty na poziomie komórkowym i tkankowym w grupę leczoną.
Chociaż w badaniu retrospektywnym opisano całkowite wygojenie i uznano, że czas spędzony poza placówką nie przyniósł znaczącej korzyści, Bubnov i wsp.W badaniu kohortowym 30 sportowców zaobserwowano zmniejszenie bólu i znaczne przyspieszenie tempa regeneracji po zawodach.Hamid i in.W randomizowanym, kontrolowanym badaniu (RCT) porównującym infiltrację PRP z leczeniem zachowawczym opisano znacznie szybszą regenerację po zawodach.Jedyne wieloośrodkowe badanie RCT z podwójnie ślepą próbą obejmowało uraz ścięgna podkolanowego u sportowców (n=80) i nie zaobserwowano istotnego nacieku placebo w porównaniu z PRP.Obiecujące zasady biologiczne, pozytywne wyniki przedkliniczne i pomyślne wczesne doświadczenia kliniczne z iniekcją PRP wspomniane powyżej nie zostały potwierdzone w niedawnym RCT wysokiego szczebla.Zgodnie z obecnym konsensusem wśród członków GOTS oceniano konserwatywne metody leczenia uszkodzeń mięśni i stwierdzono, że obecnie nie ma jednoznacznych dowodów na to, że wstrzyknięcie domięśniowe może być stosowane w leczeniu uszkodzenia mięśni.Jest to zgodne z naszymi wynikami i nie ma konsensusu co do stosowania PRP w leczeniu uszkodzeń mięśni.Pilnie potrzebne są dalsze badania nad dawką, czasem i częstotliwością stosowania PRP w uszkodzeniu mięśni.W porównaniu z uszkodzeniem chrząstki, w przypadku uszkodzenia mięśni zastosowanie algorytmów leczenia, zwłaszcza PRP, może być powiązane z poziomem i czasem trwania urazu, rozróżniając zajęcie uszkodzonej średnicy mięśnia i możliwe uszkodzenie ścięgna lub uszkodzenie ścięgna.
Obszar zastosowań PRP jest jednym z najczęściej omawianych obszarów, a brak standaryzacji jest obecnie jednym z głównych problemów w badaniach klinicznych.Większość ekspertów nie zaobserwowała wzrostu stosowania PRP, jednak niektóre badania wykazały, że dodatkowe zastosowanie kwasu hialuronowego można porównać do jednorazowego zastosowania PRP w leczeniu OA.Konsensus jest taki, że w przypadku chorób przewlekłych należy podawać wielokrotne zastrzyki, a środowisko OA popiera tę sugestię, zgodnie z którą wielokrotne wstrzyknięcia są skuteczniejsze niż pojedyncze wstrzyknięcia.Podstawowe badania naukowe badają zależność dawki od efektu PRP, ale wyniki te nadal wymagają przeniesienia do badań klinicznych.Nie ustalono jeszcze optymalnego stężenia PRP, a badania wykazały, że wyższe stężenia mogą mieć negatywne skutki.Podobnie wpływ białych krwinek zależy od wskazania, a niektóre wskazania wymagają PRP ze słabą liczbą białych krwinek.Zmienność składu poszczególnych PRP odgrywa ważną rolę w działaniu PRP.
Przyszłe obszary badawcze
Jednomyślnie stwierdzono, że zgodnie z najnowszymi publikacjami w przyszłości konieczne są dalsze badania nad PRP.Jednym z głównych problemów jest to, że formuły PRP muszą być lepiej standaryzowane (o konsystencji 95%).Jednym z możliwych aspektów osiągnięcia tego celu może być agregacja płytek krwi w celu uzyskania większych objętości, co jest bardziej standaryzowane.Ponadto nieznane są różne parametry zastosowania klinicznego, takie jak liczba wstrzyknięć, czas między wstrzyknięciami i dawkowanie PRP.Tylko w ten sposób możliwe będzie prowadzenie badań na wysokim poziomie i ocena, które wskazania są najwłaściwsze do stosowania PRP, co powoduje konieczność przeprowadzenia podstawowych badań naukowych i klinicznych, najlepiej randomizowanych badań kontrolowanych.Chociaż osiągnięto konsensus co do tego, że PRP może odegrać ważną rolę w przyszłości, wydaje się, że obecnie potrzebne są dalsze badania eksperymentalne i kliniczne.
Ograniczenie
Jednym z możliwych ograniczeń podjętej w tym badaniu próby zajęcia się szeroko dyskutowanym tematem stosowania PRP są jego cechy etniczne.Dostępność programów warunków wstępnych i różnice w zakresie refundacji w poszczególnych krajach mogą mieć wpływ na wyniki i aspekty regulacyjne.Co więcej, konsensus nie ma charakteru wielodyscyplinarnego i obejmuje jedynie opinie lekarzy ortopedów.Można to jednak postrzegać również jako zaletę, ponieważ jest to jedyna grupa aktywnie wdrażająca i nadzorująca terapię iniekcyjną PRP.Ponadto przeprowadzone badanie ma inną jakość metodologiczną w porównaniu ze ściśle realizowanym procesem Delphi.Zaletą jest konsensus wypracowany przez grupę zawodowych lekarzy ortopedów, posiadających szeroką wiedzę zawodową w swoich dziedzinach z punktu widzenia nauk podstawowych i praktyki klinicznej.
Rekomendacje
W oparciu o konsensus co najmniej 75% uczestniczących ekspertów należy osiągnąć konsensus w następujących kwestiach:
Choroba zwyrodnieniowa stawów i uszkodzenia chrząstki: Przydatne może być zastosowanie łagodnej choroby zwyrodnieniowej stawu kolanowego (KL II stopnia).
Patologia ścięgien: Przydatne może być zastosowanie przy ostrych i przewlekłych chorobach ścięgien
Praktyczna sugestia: W przypadku zmian przewlekłych (chrząstki, ścięgna) bardziej wskazane jest wielokrotne wstrzyknięcie (2-4) w odstępach niż pojedyncze wstrzyknięcie.
Jednakże nie ma wystarczających danych na temat odstępu czasu pomiędzy pojedynczymi wstrzyknięciami.
Przyszłe badania: Zdecydowanie zaleca się standaryzację produkcji, przygotowania, stosowania, częstotliwości i zakresu wskazań PRP.Konieczne są dalsze badania podstawowe i kliniczne.
Wniosek
Ogólny konsensus jest taki, że istnieją różnice w różnych wskazaniach do stosowania PRP i nadal istnieje znaczna niepewność co do standaryzacji samego programu PRP, szczególnie w przypadku różnych wskazań.Zastosowanie PRP we wczesnej chorobie zwyrodnieniowej stawu kolanowego (KL II stopień) oraz ostrych i przewlekłych chorobach ścięgien może być przydatne.W przypadku zmian przewlekłych (chrząstki i ścięgna) bardziej wskazane jest wielokrotne wstrzyknięcie w odstępie 2-4 razy niż pojedyncze wstrzyknięcia, lecz nie ma wystarczających danych na temat odstępu czasu pomiędzy pojedynczymi wstrzyknięciami.Istotnym problemem jest zmienność składu poszczególnych PRP, który odgrywa ważną rolę w roli PRP.Dlatego też należy lepiej ujednolicić produkcję PRP, podobnie jak parametry kliniczne, takie jak częstotliwość wstrzyknięć i czas pomiędzy wstrzyknięciami oraz dokładne wskazania.Nawet w przypadku OA, która obecnie stanowi najlepszą dziedzinę badań nad zastosowaniem PRP, potrzebne są dalsze podstawowe badania naukowe i kliniczne, a także inne proponowane wskazania.
(Treść tego artykułu została przedrukowana i nie udzielamy żadnej wyraźnej ani dorozumianej gwarancji co do dokładności, wiarygodności ani kompletności treści zawartych w tym artykule i nie ponosimy odpowiedzialności za opinie zawarte w tym artykule, prosimy o zrozumienie.)
Czas publikacji: 24 maja 2023 r